
PME bij depressie is bij veel zorgverleners nog niet zo bekend. Op deze pagina lichten we de klinische relevantie van PME toe, geven we een antwoord op vragen, aanbevelingen en zullen we linken naar bestaande richtlijnen en kennis over PMS, PMDD en PME.
Wat is premenstruele exacerbatie (PME)?
Veel vrouwen* hebben last van milde lichamelijke en/of mentale klachten in de week voor hun menstruatie: ze zijn wat prikkelbaar of somber, hebben meer gewrichtsklachten of houden vocht vast. Als deze klachten mild zijn hebben we het over premenstrueel syndroom of PMS, dit komt vaak voor.
Een kleinere groep vrouwen heeft last van ernstigere mentale klachten in de week voor de menstruatie: zij kunnen bijvoorbeeld heel somber worden, ernstige stemmingswisselingen ervaren, erg onzeker of boos zijn of suïcidale gedachten hebben. Als deze klachten enkel voorkomen in de premenstruele week, significante hinder opleveren in het dagelijks leven, en als de klachten wegtrekken zodra de menstruatie start, hebben we het over premenstruele dysfore stoornis of PMDD. Een geschatte 5% van de menstruerende vrouwen heeft last van PMDD (1).
Premenstruele exacerbatie of PME, verwijst naar een symptoompatroon waarbij symptomen van een psychiatrische stoornis de hele maand aanwezig zijn, maar waarbij ze verergeren in de premenstruele week. Bij vrouwen die al een depressie hebben, kunnen de klachten zoals somberheid, vermoeidheid, prikkelbaarheid en andere depressieve symptomen tijdens de 7 tot 10 dagen voor de menstruatie verergeren. Hoewel grootschalige studies naar PME bij depressie nog ontbreken, wordt ingeschat dat 50% tot 60% van de menstruerende vrouwen met een depressie last heeft van PME (2). Het mogelijk hoge voorkomen van PME bij depressie onderstreept het belang van het meenemen van de menstruatiecyclus in het behandelen van depressie.
In de figuur hieronder worden de verschillen tussen PMS, PMDD en PME uitgelicht.
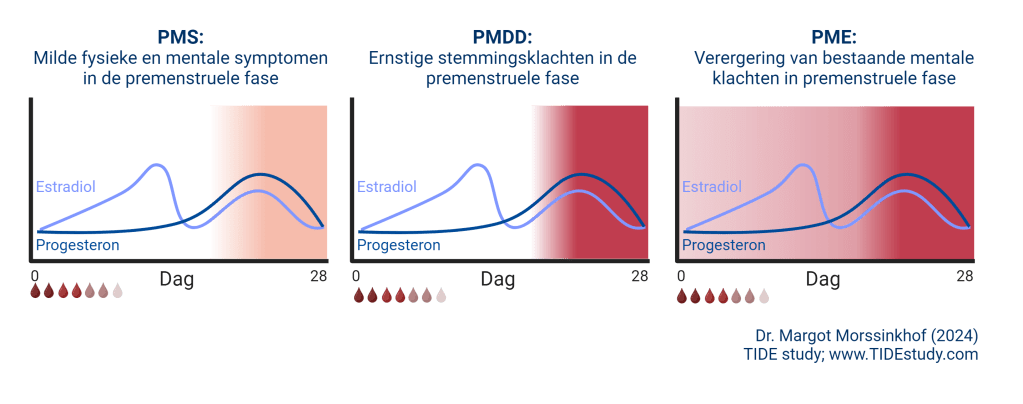
Waarom is PME klinisch relevant voor mijn cliënten of patiënten?
PME is relevant omdat het de kwaliteit van leven van de patiënt significant kan verslechteren. Vrouwen die al worstelen met een depressie kunnen tijdens de premenstruele fase van hun cyclus extra moeite hebben om hun symptomen te beheersen. Dit kan leiden tot verergerde werk- of schoolproblemen, verminderde sociale interactie en meer persoonlijke stress. Dit kan ontzettend ontmoedigend of ontwrichtend zijn, met name als de oorzaak van de verergering onduidelijk is bij de patiënt. Er is nog weinig kwalitatief onderzoek naar PME bij depressie, maar de kwalitatieve onderzoeken naar PMDD (8) schetsen een schrijnend beeld van de impact van premenstruele klachten.
Het tijdig herkennen van PME kan helpen om beter inzicht te krijgen in de reden van verergering van depressieve symptomen en om tijdig te herkennen wanneer symptomen kunnen verergeren. Bovendien kan het inzicht in de hormonale invloeden op de depressie leiden tot effectievere behandelstrategieën: bijvoorbeeld door medicatie voor te schrijven of de dosis te verhogen in deze week of door hormonale anticonceptie te starten.
Hoe diagnosticeer ik PME?
Hoewel PMDD wél een aparte stoornis is die ook in de DSM-5 en ICD-11 uitgewerkt is, is PME voornamelijk een specifiek patroon van bestaande symptomen en geen aparte stoornis. PME wordt dus niet formeel gediagnosticeerd. Er zijn dan ook geen diagnosetools of richtlijnen voor. Als de depressieve symptomen meestal verergeren tijdens de 7 tot 10 dagen voor de menstruatie, kunnen we waarschijnlijk spreken van PME. Het bijhouden van een symptoomdagboek door de patiënt kan hierbij helpen.
Het is belangrijk om PME te onderscheiden van premenstruele dysfore stoornis (PMDD), omdat er bij PMDD duidelijkere indicaties zijn dat de stemmingsklachten samenhangen met de menstruatiecyclus. Dit onderscheid is ook belangrijk, omdat voor PMDD andere diagnostische criteria en behandeladviezen zijn dan voor PME, hoewel het onderscheid tussen PMDD en PME bij sommige mensen lastig te maken is. Hiervoor is het dan ook belangrijk om 2 maanden lang een klachtenkalender bij te houden.
Wat moet ik doen als mijn cliënt of patiënt PME heeft?
Het primaire advies bij eigenlijk alle vrouwelijke (of menstruerende*) patiënten in de reproductieve leeftijd is om de rol van geslachtshormonen aan te kaarten: vraag naar gebruik van hormonale anticonceptie, ervaringen met anticonceptie en ervaringen met zwangerschap en menstruatie. Bij patiënten die géén hormonale anticonceptie gebruiken en een natuurlijke cyclus hebben kan het nuttig zijn om verder te vragen, om te kijken of de patiënt/cliënt zelf merkt dat de symptomen erger worden in de dagen voor de menstruatie. Hierbij zou ook de Premenstrual Symptom Screening Tool (PSST; 9) nog nuttig kunnen zijn; dit is een retrospectieve vragenlijst over klachten in de premenstruele week. Download het formulier van de PSST via de knop hier onder; de scoringshandleiding vindt u hier. Let op: de specificiteit van de PSST is suboptimaal en er is een hoog risico van onder- of overdiagnose (10): daarom heeft het gebruik van een dagelijks dagboek de sterke voorkeur.
Bij het vermoeden van PMDD of PME bij depressie is het belangrijk om de symptomen goed in kaart te brengen en te monitoren. Het bijhouden van een symptoomdagboek kan helpen om het patroon van de symptomen te begrijpen. Hiervoor is onder andere de Daily Rating of Severity of Problems (DRSP) schaal beschikbaar (11): een symptoomkalender die wordt gebruikt om PMDD te diagnosticeren. Hieronder kunt u de DRSP downloaden: deze versie is ontwikkeld door Stichting PMDD Nederland. De DRSP kan ook voor de diagnostiek van PME goed werken, hoewel de symptomen mogelijk aangepast moeten worden aan de symptomen die de patiënt/cliënt ervaart. Meer informatie over de DRSP en de scoring hiervan is ook te vinden op de website van IAPMD, de vereniging voor premenstruele stoornissen.
In het kader van de TIDE studie hebben we ook het dagboek dat we in de studie gebruikt hebben omgezet tot een symptoomtracker die je kan printen. Deze is hieronder te downloaden. Dit dagboek is gebaseerd op een combinatie van kernsymptomen van depressie (uit de PHQ-9; 12) en de hierboven genoemde DRSP.
Zijn er behandelrichtlijnen voor PME?
Er zijn helaas (nog) geen behandelrichtlijnen voor PME bij depressie. Het kan wel nuttig zijn om de behandelrichtlijnen voor PMS te volgen, mede omdat via deze routes vergoedingen beschikbaar zijn voor zorg. Tevens hebben we reden om te geloven dat met name PMDD en PME op een continue spectrum liggen van stemmingsklachten in de premenstruele week (13), dus er is voldoende reden om te geloven dat behandelingen voor ernstige PMS en PMDD mogelijk ook werken voor PME bij depressie.
U kunt onder andere de volgende richtlijnen en adviezen volgen. Let op: de richtlijnen zijn officieel voor PMS, maar bespreken veelal behandelingen die onderzocht zijn voor PMDD.
- De NHG-richtlijn PMS benoemt meerdere behandelingen die bewezen effectief zijn tegen PMDD, waaronder gebruik van orale anticonceptie, periodieke SSRI’s, of eventueel hormoonremmers.
- De NVOG-richtlijn over PMS benoemt ook deze behandeladviezen en gaat in op de overwegingen van elke behandeling.
- De internationale vereniging voor premenstruele stoornissen (IAPMD) vat ook regelmatig de behandelopties samen. Meer informatie vindt u op de IAPMD website.
Het is bij al deze opties belangrijk om de patiënt/cliënt te vragen met welke arts of behandelaar zij graag willen praten over deze opties: sommige mensen vinden het fijner om met hun huisarts of een gynaecoloog te overleggen over hormonale opties. Overleg dit dus vooral met de patiënt/cliënt zelf.
In sommige gevallen kan doorverwijzing naar een specialist, zoals een gynaecoloog of gespecialiseerd psychiater, noodzakelijk zijn voor verdere behandeling, met name als de cliënt dit zelf graag wil of als de eerste opties (anticonceptie en starten/aanpassen SSRI’s) onvoldoende werken.
Het lijkt mij eigenlijk onwaarschijnlijk dat de menstruatie de stemming kan beïnvloeden. Hoe kan dit, zijn er mechanische verklaringen voor?
De precieze oorzaak van PME is nog niet volledig begrepen, maar onderzoekers vermoeden dat sommige vrouwen (te) gevoelig reageren op de hormonale schommelingen die zich voordoen in de tweede helft van de menstruatiecyclus (3), met name in de late luteale of premenstruele fase.

De schommelingen in oestrogeen en progesteron kunnen invloed hebben op de neurotransmittersystemen in de hersenen, waaronder het serotonerge-, dopaminerge- en GABA-systeem, die een rol spelen bij de regulering van stemming en emoties (4). Hoewel onderzoek naar PME bij depressie nog weinig heeft gekeken naar oorzaken, is er wel neuroimaging-onderzoek bij PMDD. Deze onderzoeken laten zien dat een aantal neurotransmittersystemen anders reageren op de hormoonfluctuaties in de hersenen bij vrouwen met PMDD. Zo wijzen onderzoeken onder andere op verschillen in het serotonerge systeem en GABA-systeem (5). Dit duidt dus op relevante biologische factoren bij premenstruele stemmingsklachten.
Er zijn echter ook nieuwe studies naar de rol van jeugdtrauma en stress, die laten zien dat PMDD-klachten vaker voorkomen bij vrouwen met jeugdtrauma (6), en dat suicidaliteits-klachten in de luteale fase meer verergeren bij vrouwen die in hun jeugd of recent stress hebben meegemaakt (7). Er is mogelijk dus een gelaagde oorzaak van PMDD, met zowel biologische als sociaal-psychologische factoren.
*Iedereen die menstrueert kan last hebben van premenstruele verergering; dus ook mensen die zich niet identificeren als vrouw. Om deze informatie zo begrijpelijk mogelijk te maken voor een breed publiek zullen we verwijzen naar “vrouwen”, maar we benadrukken dat ook personen die zich niet identificeren als vrouw last kunnen hebben van PME.
Bronnen:
(2) Kuehner & Nayman, 2021; Kornstein et al., 2005; Hartlage et al., 2004; Haley et al. 2013; Payne et al., 2007
(3) Schweizer-Schubert et al., 2021
(4) Barth et al., 2015
(5) Jovanovic et al., 2006; Sacher et al., 2023; Eriksson et al., 2016; Bixo et al., 2017; Liu et al., 2015
(6) Perkonigg et al., 2004; Saglam et al., 2024; Standeven et al., 2024
(7) Nagpal et al., 2024
(8) Brown et al., 2024; Hardy et al., 2008; Osborn et al., 2020; Chan et al., 2023; Brown et al., 2024b
(9) Steiner et al., 2003
(10) Henz et al., 2018
(11) Endicott et al., 2006; Eisenlohr-Moul et al. 2016
(12) Kroenke et al., 2001
(13) Peters et al., 2024